第45回「糖尿病・明日に見えている脅威」
◆糖尿病体質はかつて強者の体質だった
厚生省発表のデータでは、30代でも男性の6%、女性の5%が糖尿病の可能性を持っている。このデータをみても、糖尿病の体質が特殊なものでないことが知れる。「人類の進化と糖尿病」には興味深い見方が記されている。「最近の30年間で平均寿命は30歳延びました。人類史上、かつて経験したことのないこの急激な変化の間に糖尿病は30倍に増えました。この病気が増え続けるなぞを解くかぎは人類の進化や文明の進歩と関係がありそうです。地球の生成は46億年前、人類は気の遠くなるような長い年月の間に栄養素を消化、吸収し代謝するための遺伝子型を受け継ぎ、進化させてきました。少ない糖分で、効率的に動くことができるのが糖尿病の体質です」「このような体質は飢餓社会では有利であり、強者であり、リーダーでありました。天災や飢きんを生きぬき、そして狩猟や他の部族と戦うのに好都合であったのです。飢きんの時、真っ先に倒れたのは糖尿病の体質を持たない人たちでした。まさに、糖尿病遺伝子は環境に適応して増え続けてきたのです」「しかし、飽食と体を動かさなくなった現代社会では、糖尿病の人たちは余分なエネルギーを消費するか、節食するかしなければ、血液中の糖分をコントロールすることができなくなりました。血液中の糖分が高くなりすぎ、10年後には、網膜症や腎症などの合併症を起こすことになったのです」
動物の中で抜きんでて脳を発達させた人類は、消費カロリーの20%ほどを脳で使う。しかも、体の他の部分が脂肪やタンパク質をもエネルギーとして使えるのに、脳だけはエネルギー源として血液が届けてくれる糖分しか使うことができない。血糖値が低下して補わないと昏睡に陥ったりするのはこのためで、空腹になっても血糖値が下がりにくい糖尿病体質は、人類の歴史で圧倒的に長かった苦境に強かったのだ。
「糖尿病の歴史」は、糖尿病患者数を2000年には先進国4,000万人、途上国1億2,000万人としている。国内での増加要因として「日本における糖尿病の有病率は厚生省の統計によりますと食事摂取エネルギーの増加、自動車登録台数の増加に伴い、年々増加の一途をたどっています。言い換えると生活が豊かになるにつれ増加しているわけです。とくに食事の総カロリー量は1975年を境に頭打ちとなり減少に転じていますが脂肪の摂取量は増加し続けています。ちなみに1970年はマクドナルドが日本に進出した年でもあります。ハンバーガーなどの外食、スナック菓子の摂取量は現在でも減っていないのがその理由でしょう」と説く。
となれば、脂肪が多い食品を摂取し続ける国、その第一に挙げられる米国の糖尿病がどうか、気になるところだ。「データ◆主要国の死亡者数、死亡率の比較」によると、糖尿病による死亡率は米国が日本の2倍、死亡者数は年間で日本の1万人に対して5万人に届こうとしている。欧州各国の死亡率も国内より相当高い。農水省の「食糧需給表」が示すように、国内のエネルギー摂取のパターンは炭水化物が減って、脂質分にシフトし続け、望ましい25%水準から離れ、30%に達しかけている。その先にあるのが米国の姿ということになる。
◆合併症と医療費経済学
米国における糖尿病情報の総本山、国立衛生研究所の支部ホームページ「NIDDK」に日本語版が用意されて、実に詳細な情報が読めるようになった。その中から「糖尿病の統計」を眺めていくと、米国がこの病気に真剣にならざるを得ない事情が分かる。'95年の患者は800万人で潜在患者も800万人。実質医療費だけで420億ドル、身体障害や失業など間接費用470億ドル。合併症では「毎年12,000人から24,000人の失明患者が、糖尿病性網膜症によって生じています」といい、「1992年、糖尿病患者のうち19,790人が腎障害を発症しました。 1992年、56,059人の糖尿病患者が透析や腎移植を経験し」、神経障害から進んで「アメリカでは下肢の切断例の半数以上が糖尿病患者の間で発生しています。1989年から1992年まで下肢を切断した糖尿病患者は平均して毎年54,000人」など、恐るべき数字が並んでいる。合併症についての概観は「糖尿病をほっておくとどうなるの?」を参照されるとよい。
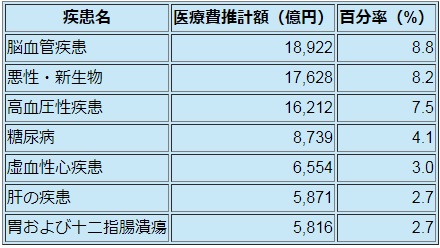
米国では糖尿病に総医療費の7分の1が費やされているという。「無関心ではいられない糖尿病の医療費」に、国内での疾病別の医療費一覧がある。
実際には、この表以上に糖尿病に医療費を注ぎ込んでいるのだという。「患者さん1人当たり、糖尿病の治療にいくらかかっているかを調べたことがあります。全国15施設の調査なのですが、合併症のない患者さんでは1人1月平均3万8,334円でした。これが合併症のある人では、合併症の数と程度によって、1月6万円弱から15万円近くまで、平均すると6万5,000円ほどになります」「合併症の有無によって倍近く違ってくるわけです。しかし、実際の糖尿病医療費は、もっとかかっていると考えられます。厚生省の統計では、糖尿病が原因で腎不全になって透析をしている人や、糖尿病がもともとあって虚血性心疾患になった人は、腎不全や虚血性心疾患に分類して、糖尿病からはずしているからです。こういう人々を含めれば、糖尿病は間違いなく、医療費を最も使っている疾患と言えるでしょう」。国内でも患者数の増加によって、ここまで来ている。最近の統計では年間での失明者は3,000人、人工透析を始める人も年間9,000人も出ている。患者数は実は'93年ごろから急上昇しており、10年程度の期間を経過する来世紀初め頃から、重度の合併症が国内でも、さらに急増する恐れが強いのだ。
ぼつぼつ他人事と思えなくなってこられた方は「糖尿病セルフチェック」で、自己点検をお奨めする。
◆研究・治療に新たな動き
糖尿病というとインスリンホルモンが足りないだけ、と単純に考える方がいるかも知れない。膵臓からのインスリン分泌が欠乏するタイプの糖尿病は少数派である。インスリンが出ていても細胞が血液から糖分を吸収しなくなるなどの異常の方が圧倒的に多い。「糖尿病とは『基礎編』」から引用すると、前者はインスリン依存型と呼ばれ「膵臓でのインスリンの分泌が、きわめて低下している状態です。インスリンを体外から補給しないと生きていけない、昏睡になりやすい、ということで、生命を維持するために、インスリン注射に必ず依存していかなければなりません。また発病年齢は小学生〜高校生に多く、そのため若年性の糖尿病という表現でも呼ばれています」であり、後者はインスリン非依存型で「日本人では糖尿病の95%以上がこのタイプです。インスリンは完全に欠乏しているわけではなく、作用としての効き目が落ちている状態です。このため体外からのインスリン補充が絶対に必要ということではありません。すなわち、インスリンに必ずしも依存しないことが多いという意味から、インスリン非依存型と呼ばれます。このタイプは、インスリンが不足していることもありますが、食事による血糖上昇に対してインスリンが適切に分泌されないことや、細胞レベルでのインスリンの作用に抵抗する機構が働いていることなど、さまざまな原因が考えられています」という分類になる。
どうしてインスリンの作用が不十分になるのか、よく分かっていない。遺伝子レベルの研究も進められているが、異常が説明できるのはまだ数%程度といわれる。最近注目されているアドレナリン受容体遺伝子については「肥満に関係のある遺伝子」に解説がある。
治療の柱は食事療法、運動療法、それに薬物療法である。従来は糖尿病の薬と言えばインスリンそのものか、膵臓のインスリン分泌を促進するスルホニル尿素剤だった。食後の高血糖時以外に使えば低血糖になって昏睡を引き起こす心配があったが、「薬物療法」にあるチアゾリジン系薬剤など新しい作用の薬が開発されるようになった。チアゾリジン系薬剤は「インスリン感受性を増強する薬剤。インスリン抵抗性が病態に関与している患者に適応がある。副作用としてまれに重篤な肝障害(劇症肝炎など)があるので、使用の際には肝機能検査の実施が大切である」と説明されている。スルホニル尿素剤が効かない患者で著効の例も出ている。
米国糖尿病協会(ADA)は'97年に、空腹時血糖値が126mg/dl以上を糖尿病と判定するように「勧告」、世界的に140mgだった境界線を引き下げた。この基準が世界に広がる可能性が高いらしい。また、「糖尿病のコントロールと合併症に関する研究(DCCT)」にある、強力な血糖値維持療法を試みた「研究によると、血糖値をできるだけ正常範囲に保つことは、糖尿病によって起こる眼、腎、神経の各疾患の発現と進行を遅らせます。実際血糖値を多少でも低く保つと、その人が過去にうまく血糖値をコントロールできなかったとしても、発現と進行を遅らせるのに役立つことが明らかになっています」という。この研究で分かった「糖と結合したヘモグロビンの割合HbA1c」の目安について、「石橋クリニック」は「平均HbA1cが9.0%であったコントロール不良群と7.2%であったコントロール良好群での糖尿病性網膜症の発症率を比較しました。すると、コントロール不良群では8.6年後約60%に網膜症が起きましたが、コントロール良好群では約10%しか発症せず、ほぼ網膜症の発症が予防されました。これにより、血糖コントロールの指標としてHbA1cをもちいた場合、7.0-7.2%以下にコントロールしなければならないことが判明しました」と述べる。血糖値境界線の引き下げといい、合併症を防ぐために早手回しに手を打つことが求められている。
国内の専門家の動きとして「糖尿病ホームページ」に、「糖尿病データベースネットワークの構想」がある。「基幹となる糖尿病治療専門施設に受診している患者数は一施設当り多くても数千人程度であり、大部分の診療施設では数十名の患者を糖尿病を専門としない医師が診療しているのが実状で、しかも患者は全国各地に分布している。従って、患者の病態・年齢・性別・社会的状況等の相違によって取るべき治療法が多種・多様であり、標準とすべき治療法についてのコンセンサスや問題点の把握が十分なされていない。また、全国規模での疫学的統計、管理状況、社会的適応に関する調査も極めて不十分である。各診療施設における疫学的データ、臨床検査データ、家庭における管理状態・教育状態のデータをコンピュータで蓄積・管理し、公衆回線で相互にオンラインで送受信できるシステムを開発することにより上記の問題点の解決に極めて大きな貢献ができる」。家庭と病院をパソコン通信で結び、病院と基幹病院、さらに相互に全国ネット化するという。在宅医療のレベルまで管理が行き届く巨大電子ネットワークを考えることは、かつては空想と笑われただろうが、インターネット普及の時代には何の不思議でもない。糖尿病患者に欠かせない自己管理の手助けになる日を期待したい。
